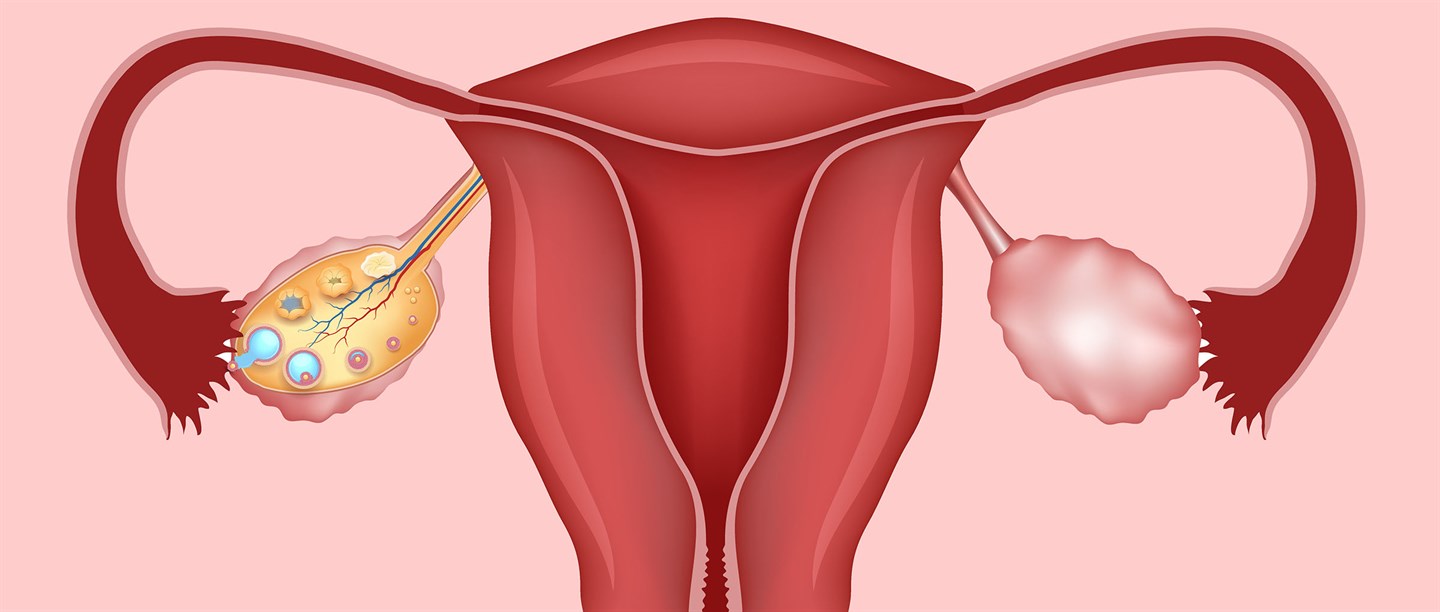
Нормальная эхоанатомия органов женского малого таза.
Статья является платной. Стоимость статьи составляет 700 рублей без ограничения срока использования. Для приобретения статьи добавьте ее в корзину, оплатите заказ и получите возможность просмотра полной версии.
Данная статья также содержится в следующих подписках:
Наверх
