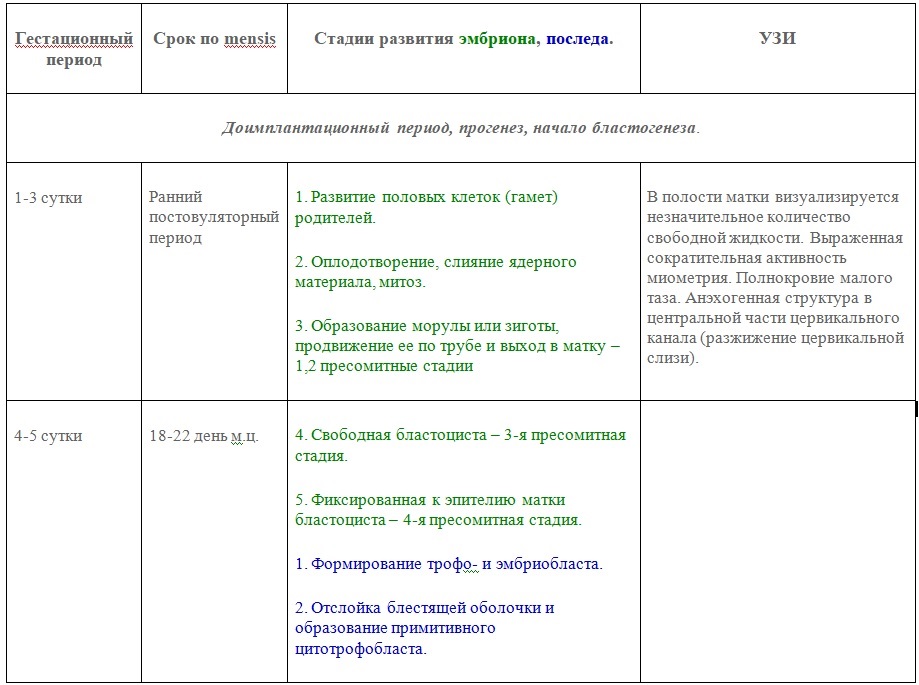
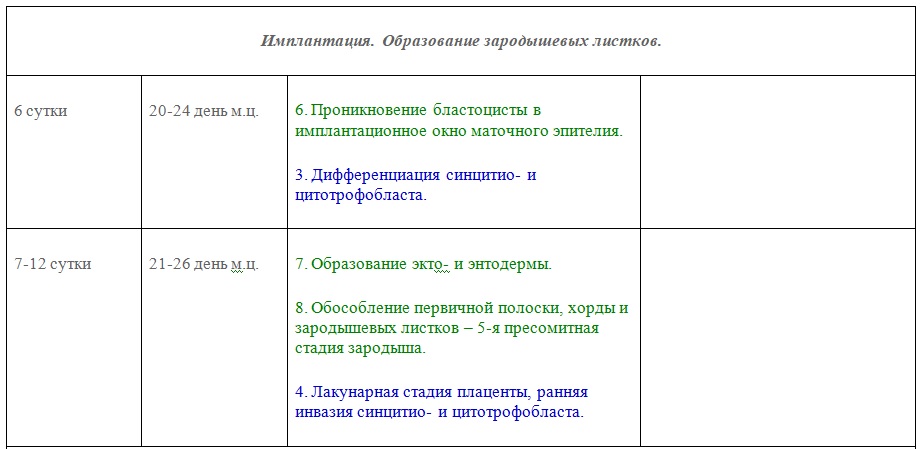
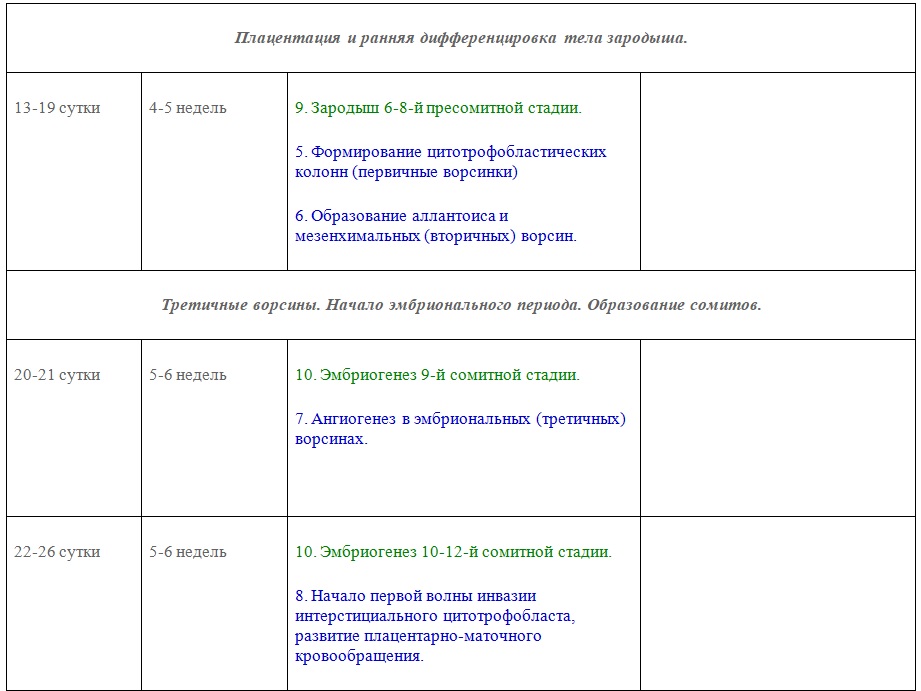
УЗИ беременности 1-го триместра
Зачатие. После коитуса эякулят попадает во влагалище женщины, преимущественно в задний свод, куда при положении матки anteflexio обращена влагалищная часть шейки матки. Часть эякулята может вытечь из влагалища, но и в оставшемся во влагалище далеко не все сперматозоиды сохраняют жизнеспособность: под действием кислой среды огромное количество сперматозоидов либо гибнет, либо теряет подвижность.
Оставшиеся сперматозоиды проникают в канал шейки матки с его щелочной, благоприятной для сперматозоида pH и уже через пол часа – в полость матки, а через 1-2 часа в просвет маточной трубы. Сперматозоиды сохраняют оплодотворяющую способность 48 часов. Освободившаяся во время овуляции яйцеклетка попадает в воронку одной из маточных труб, переносится в ампулярную часть трубы, где и происходит оплодотворение, то есть проникновение в яйцеклетку единственного сперматозоида. Яйцеклетка способна к оплодотворению в узком диапазоне времени около 12-15 часов, после чего яйцеклетка быстро «стареет» вследствие дистрофических изменений.
В ампулярной части маточной трубы наиболее активный сперматозоид сперматозоид достигает яйцеклетки, продвигаясь в секрете, выделяемом эпителием трубы под влиянием прогестерона. Головка сперматозоида проникает через блестящую оболочку яйцеклетки в направлении к яйценосному бугорку.
Лизосомные тельца, содержащиеся в головке сперматозоида содержат гидролитические ферменты, которые растворяют локально оболочку яйцеклетки и головка, шейка и промежуточная часть сперматозоида проникает внутрь яйцеклетки. Хвостовая часть участвует в образовании новой мембраны – оболочки оплодотворения, которая препятствует проникновению двух сперматозоидов. Распад лизосом и высвобождение ферментов из оставшихся структур сперматозоида активизирует биохимические реакции в цитоплазме и ядре яйцеклетки. Ядра мужских и женских гамет превращаются в пронуклеусы. При их сближении наступает стадия слияния двух ядер и происходит объединение материнских и отцовских половых хромосом и генов. В целом на эти сложнейшие трансформации уходит 20-24 часа с момента оплодотворения.
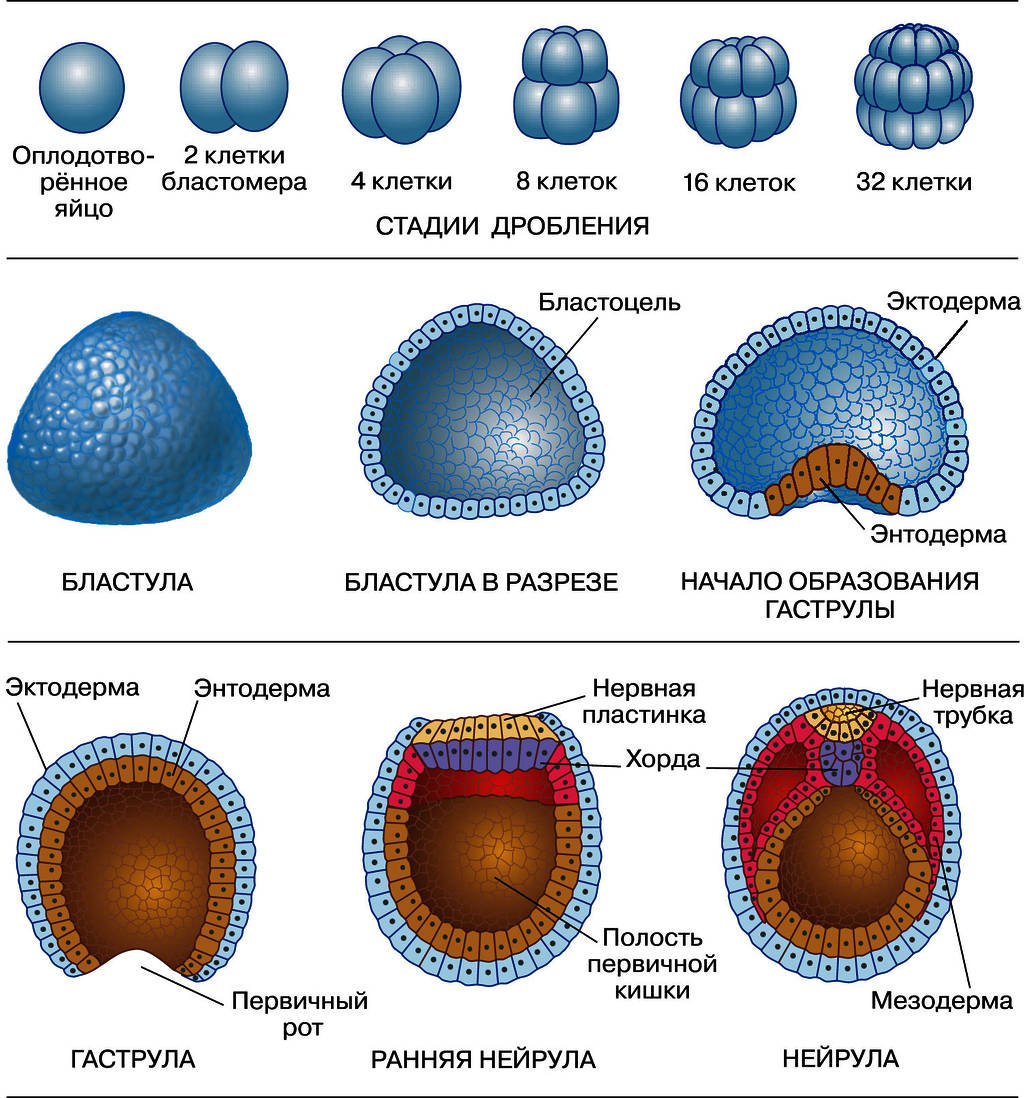
С момента овуляции яйцеклетка способна к оплодотворению сперматозоидом в течении одних-двух суток. Обычно оплодотворение яйцеклетки происходит в маточной трубе. Спустя 5-7 суток движения по маточной трубе оплодотворенная яйцеклетка попадает в полость матки где нидирует в эндометрий. Оплодотворенная яйцеклетка содержащая полный (диплоидный) набор называется зиготой. Зигота является первой стадией жизни эмбриона, продолжающаяся не более 2-х суток. По мере движения по маточной трубе зигота начинает делиться (дробиться) со скоростью одно деление в сутки. В результате первого дробления зигота состоит из двух клеток, называемых бластомерами. Бластомеры после деления не увеличиваются в размере, поэтому каждое следующее поколение бластомеров в два раза меньше предыдущего. Таким образом в результате череды делений количество бластомеров увеличивается, а размер зародыша остается прежним. Первое дробление заготы происходит через 26-30 часов после оплодотворения. Второе деление происходит через 36-42 часа после оплодотворения, третье через 66-72 часа с образованием 8-ми клеточного зародыша. В ряде случаев деление бластомеров происходит не синхронно, поэтому количество бластомеров может быть и нечетным. Когда количество бластомеров достигает количества 10-16 начинается формирование морулы, которая в результате движения по маточной трубе достигает ее устья (4-5 сутки после оплодотворения). Этап дробления человеческого зародыша завершается формированием бластоцисты (5 сутки после оплодотворения), в этот момент бластоциста насчитывает 20-30 клеток и находится в полости матки. В отличии от морулы бластоциста имеет внутреннюю полость с жидкостью - бластоцеле. В бластоцисте происходит поляризация клеток на две группы: поверхностные - первичный трофобласт и внутренние, дающие начало эмбриобласту. Клетки первичного трофобласта являются стволовыми для клеток хориального мешка и плаценты. Из эмбриобласта формируется зародышевый диск. В полости матки бластоциста освобождается от блестящей оболочки обнажая рецепторную поверхность трофобластического слоя. Внедрение бластоцисты в эндометрий происходит в течении 7-12 суток после оплодотворения.
Рис. Схема движения оплодотворенной яйцеклетки до момента нидации в полости матки.
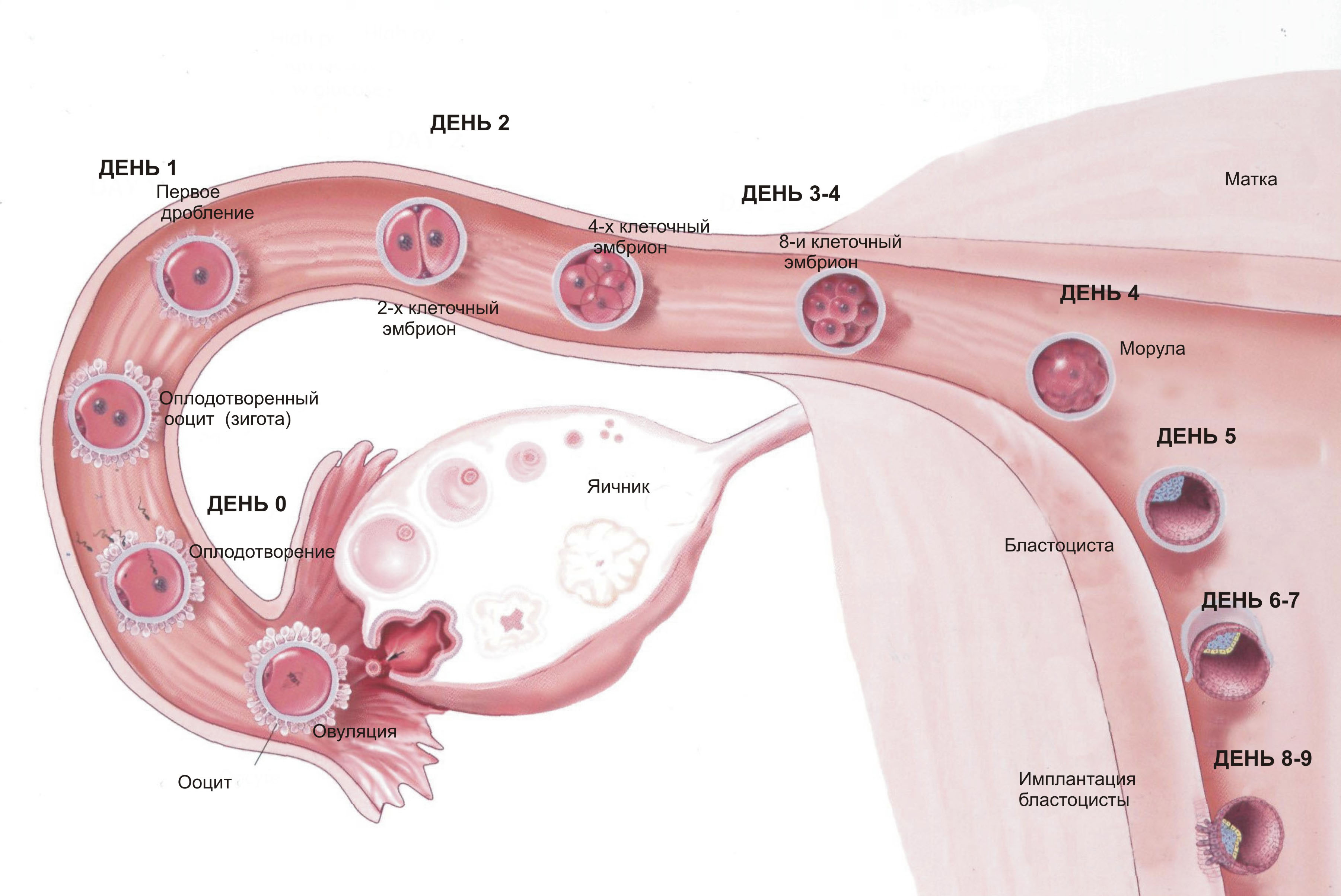
| Рис. Фазы деления и развития оплодотворенной яйцеклетки. |
 |
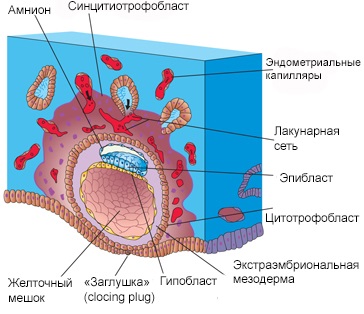
На 13-15 сутки после оплодотворения формируется зародышевый диск. Пролиферирующий цитотрофобласт проникает из стенки хориального мешка среди лакун окружающего щита и образует первичные ворсины хориона. По мере развития зародышевого диска, состоящего из двух зародышевых листков (эктодермы и эндодермы), возникают две полости - амниотический пузырек и желточный мешок. В дальнейшем происходит быстрое развитие экстраэмбриональных структур (хориальный мешок, амниотическая полость, желточный мешок, экстрацеломическая полость, первичные ворсины хориона).
| Рис. Беременность 4-5 недель. | |
 |
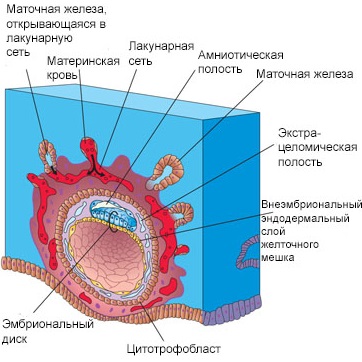 |
На 15-17 сутки от момента зачатия диаметр хориального мешка составляет 5 мм, а размер зародышевого диска 0,9 мм. В этот период в зародышевом диске активизируется вторая фаза гаструляции: между наружним и внутренним листками проникает внезародышевая мезенхима, дающая начало третьему зародышевому листку - мезенхиме. В это же время быстрое развитие получает амнитическая полость, огибающая тело зародыша, особенно в головной его части и в области амниотической ножки. Амниотическая ножка - утолщенный тяж мезенхимы, соединяющий амниотический и желточный пузырьки зародыша со стенкой хориона, являющаяся элементом экстраэмбриональных структур. Приблизительно в этот же период в амниотическую ножку врастает аллантоис - эпителиальный вырост, проникающий из основания желточного мешка в глубь амниотической ножки - будущая пуповина. В это время формируются вторичные (мезенхимальные) ворсины хориона, которые покрываются снаружи синцитиотрофобластом, а также образуется первичное межворсинчатое пространство.
В период 17-19 суток в растущем хориальном мешке начинается дифференциация на два отдела: гладкий хорион - истончающийся сегмент, выбухающий в полость матки и ветвистый хорион в котором продолжается формирование типичных мезенхимальных ворсин со сплошной оболочкий из цито- и синцитиотрофобласта. В ворсинах хориона появляются боковые ветви, что приводит к увеличению объема межворсинчатого пространства. Инвазирующий цитотрофобласт прорастает в более глубокие отделы эндометрия, достигает стенок спиральных артерий, выделяет протеолитические ферменты, лизирует стенки артериол и вызывает вскрытие их просвета в сторону межворсинчатого пространства. Происходит гестационная перестройка узких спиральных артериол в особые маточно-плацентарные артерии с широкими просветами и устьями, открывающимися в межворсинчатое пространство.
Период с 19 по 21 день является началом эмбриогенеза, так как он характеризуется формированием тела эмбриона и зачатков основных органов.
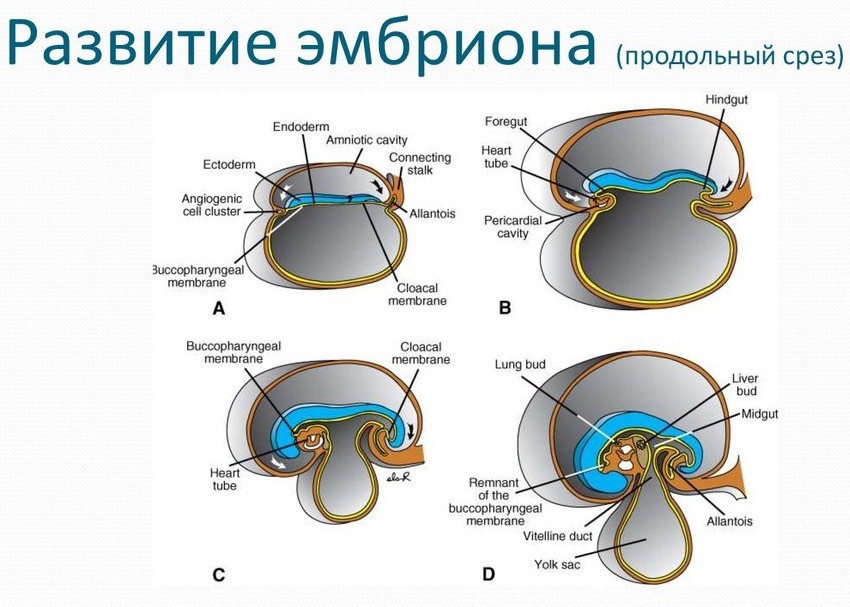
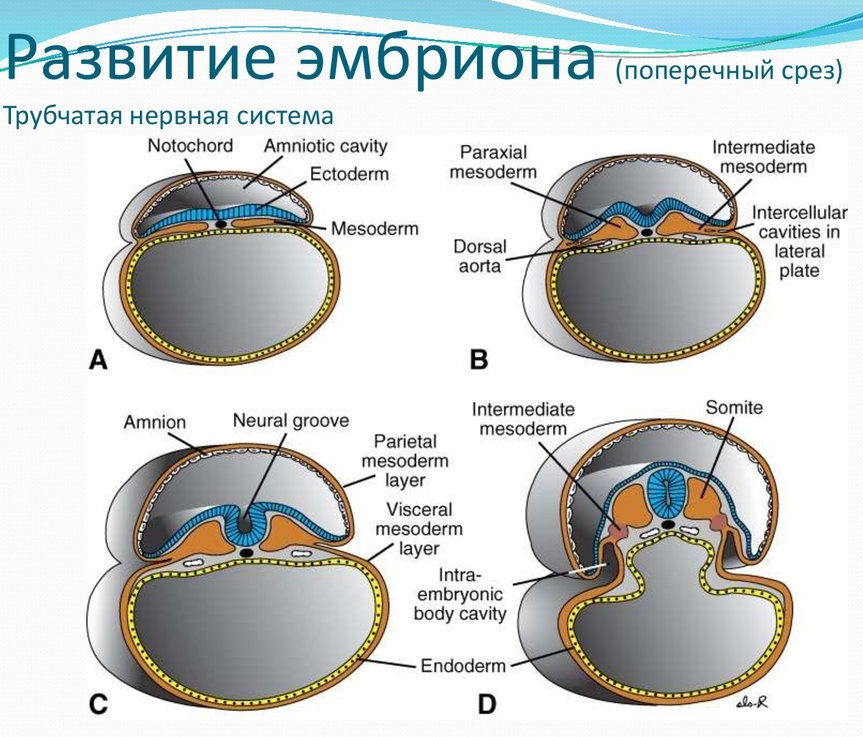
|
Клип. Эмбриогенез. Развитие зародыша.
Эмбриогенез_ Развитие зародыша
|
Хориональная полость – первая специфичная для беременности визуализируемая структура. Средний диаметр плодного яйца (полости хориона ) четко коррелирует с уровнем ХГЧ в сыворотке крови матери. Полость хориона имеет средний темп прироста 1,13 мм/сут между 5-й и 11-й неделями. Темп прироста полости хориона менее 0,6 мм/сут указывает на риск неблагоприятного течения беременности.
 |
Табл. Уровень ХГЧ в зависимости от среднего диаметра плодного яйца. |
Желточный мешок у человека не содержит желтка, а заполнен содержащей белки и соли жидкостью. В отличие от птиц, он не играет существенной роли в обеспечении питания зародыша (питание зародыша человека происходит из крови матери). Он выполняет роль первого кроветворного органа: из его мезенхимы образуются первые кровеносные сосуды, а внутри них - клетки крови (интраваскулярное кроветворение). В энтодерме желточного мешка появляются первичные половые клетки (гонобласты), мигрирующие затем в зачатки половых желез. После формирования туловищной складки желточный мешок остается связанным с кишечной трубкой небольшим желточным стебельком. Начиная с 7-й - 8-й недели эмбриогенеза наблюдается обратное развитие желточного мешка. Остатки последнего можно найти в составе пупочного канатика в виде узкой эпителиальной трубки.
Источниками развития тканей желточного мешка являются внезародышевая эндодерма и внезародышевая мезенхима. Стенка желточного мешка выстлана желточным эпителием — особым подтипом эпителия кишечного типа. Эпителий состоит из одного слоя кубических или плоских клеток эндодермального происхождения со светлой цитоплазмой и круглыми интенсивно красящимися ядрами. После формирования туловищной складки желточный мешок связывается с полостью средней кишки посредством желточного стебелька.
Аллантоис образуется на 16-й день эмбриогенеза в виде пальцеобразного выроста кишечной энтодермы, который, направляясь в амниотическую ножку, окружается внезародышевой мезенхимой. У птиц он выполняет функцию мочевого мешка (в нём накапливаются продукты экскреции зародыша, которые не могут выделяться в окружающую среду из-за скорлупы). У человека он не достигает значительного развития и служит для проведения кровеносных сосудов от зародыша к хориону. Их тончайшие веточки вместе с мезенхимой проникают в его ворсинки. Через сосуды аллантоиса на ранних этапах эмбриогенеза осуществляются функции питания, газообмена и выделения зародыша. Начиная со второго месяца, аллантоис редуцируется и остается в виде тяжа клеток в составе пупочного канатика вместе с редуцированным желточным мешком.
Многоплодная беременность. При наличии разницы между КТР эмбрионов многоплодной беременности 3 мм и более частота потери плода составляет около 50%.
Физиологическая пупочная грыжа обнаруживается при УЗИ между 8-й и 12-й неделями беременности. При вращении средней кишки растущий тонкий кишечник вытесняется за пределы эмбриона в пуповину. После поворота на 270 по часовой стрелке петли тонкого кишечника возвращаются в полость тела на 10-11 неделях.
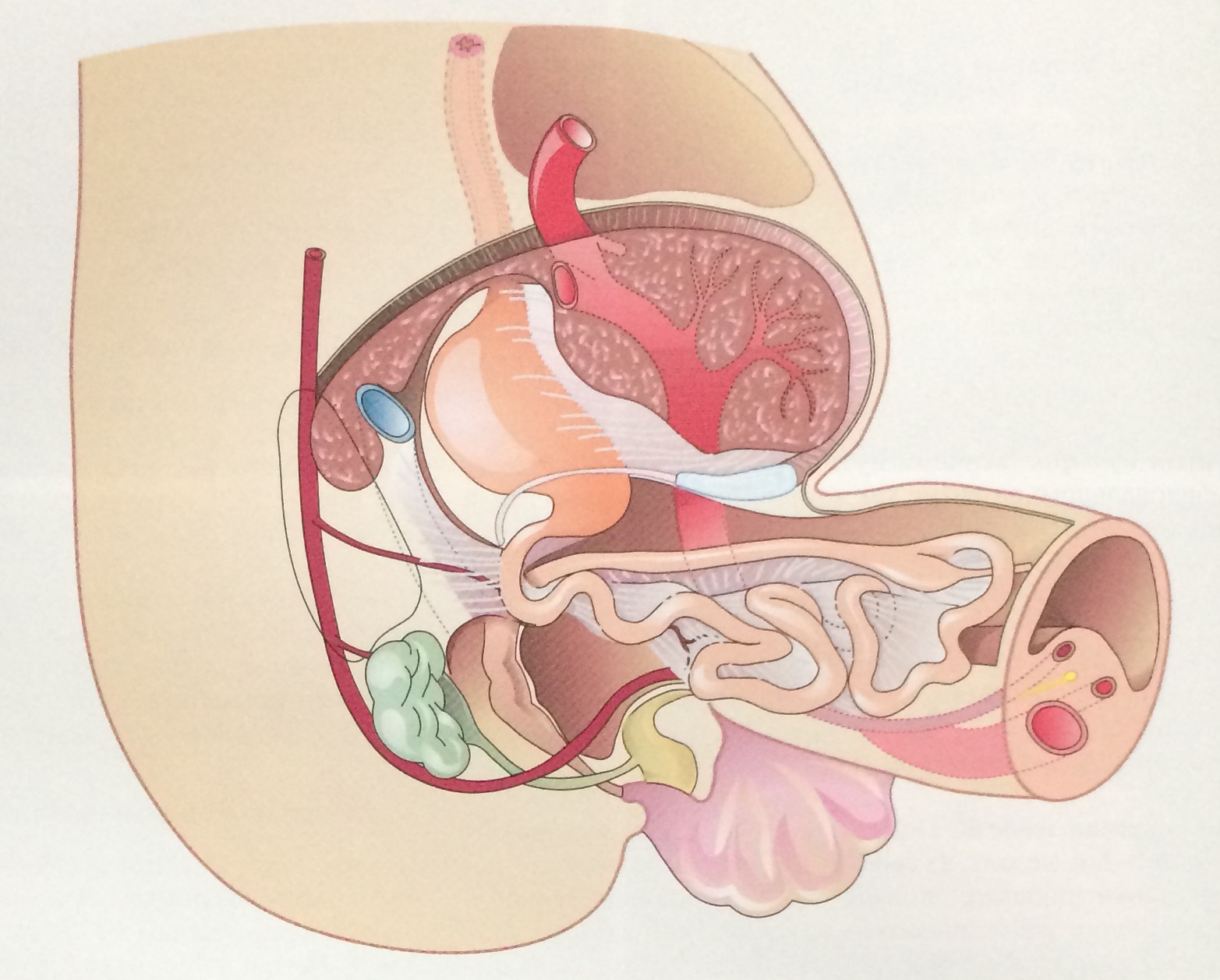 |
Рис. Схематическое изображение физиологической пупочной грыжи. |
| Рис. Элементы пупочного канатика. |
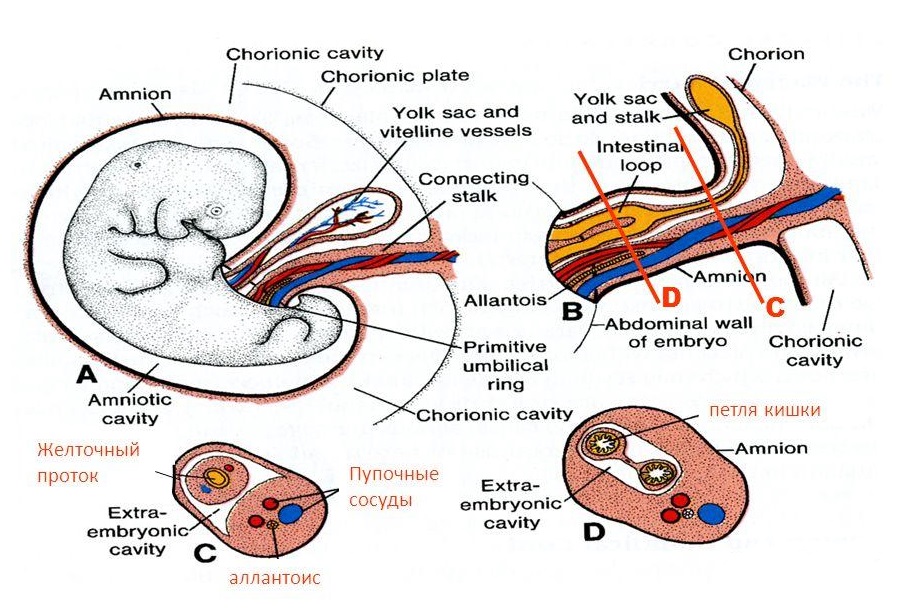 |
|
Клип. Норма измерение. 1 тримместр+.avi
|
|
Клип. Норма измерение. семинар бер+.avi
|
|
Клип. Гипертонус по передней стенке. 1триме+.avi
|
|
Клип. Беременность 4-5 нед. Жидкость в полости матки и малого таза. 2017-03-11_14-06-18_601263.avi
|
|
Клип. Беременность 4-5 нед. Жидкость в полости матки. 2017-06-14_15-28-26_656872.avi
|
|
Клип. Беременность 5-6 нед. Локальное расширение полости матки в правом маточном углу за счет жидкостного содержимого.
2023-03-27_12-30-23_334178+ |
|
Клип. 3 эпизода наблюдения беременности малого срока. Между 2 и 3 эпизодами светлые прозрачные выделения из влагалища.
2023-12-02_10-48-25_364606+ |
|
Клип. Беременность 4-5 нед. Расширение желез эндометрия. 2021-03-05_13-54-18_218288+.avi
|
|
Клип. Беременность 7-8 нед. прогрессирует. 2020-04-22_09-16-47_179671+.avi
|
|
Клип. Двигательная активность эмбриона. 2017-06-22_14-59-49_188039.avi
|
|
Клип. Нестабильность сердцебиения плода/эмбриона.
2024-11-19_14-00-39_414121+ |
|
Клип. Нестабильность сердцебиения плода/эмбриона.
2025-02-24_17-01-15_423671+ |
|
Клип. Желточный мешок, проток желточного мешка, пуповина. Проток желточного.avi
|
|
Клип. Беременность 10 недель. прогрессирует.
2022-04-01_10-24-38_293202+.avi |
|
Клип. Беременность 10-11 недель, физиологическая пупочная грыжа.
2018-08-30_16-53-39_678274_... |
|
Клип. Желточный мешок, проток желточного мешка, пуповина. 2019-08-15_15-38-41_689213+.avi
|
|
Клип. Беременность 9 недель. Желточный проток.
2018-09-20_16-33-54_678835_.... |
|
Клип. Беременность 10-11 нед, прогрессирующая. бер10-11+.avi
|
|
Клип. Гетерогенная экстрацеломическая полость. 2017-01-25_15-47-09_577997.avi
|
|
Клип. Гипоамнион.
2018-08-30_11-09-12_118101_.... |
|
Клип. Аборт в ходу. Аборт в ходу+.avi
|
|
Клип. Аборт в ходу.
2018-04-01_11-59-00_113094_... |
|
Клип. Аборт в ходу.
2019-03-06_09-12-00_131907_.... |
|
Клип. Аборт в ходу.
2020-09-11_Замершая _И+.avi |
|
Клип. Аборт в ходу. 2022-01-10_10-40-47_286375+.avi
|
|
Клип. Аборт в ходу.
2022-05-21_12-46-21_297744+ |
|
Клип. Нидация в правом маточном углу. Бер-ть в маточном углу+.avi
|
|
Клип. Нидация в правом маточном углу.
2018-06-18_13-04-42_676363_..... |
|
Клип. Замершая беременность в правом маточном углу.
2018-10-23_16-08-11_679746_.... |
|
Клип. Нидация в рубец. Истончение миометрия в области рубца на матке (частичная несостоятельность).
Нидация в рубец+.avi |
|
Клип. Замершая беременность 6-7 нед. Визуализация желточного мешка, эмбриона (без СБ), амниотической, экстрацеломической полостей.
2022-07-10_09-49-20_301457+ |
|
Клип. Замершая беременность 9-10 нед. (по плодному яйцу). Признаки аутолиза эмбриона. Хорионит.
2018-06-29_14-33-24_676690_.... |
|
Клип. Замершая беременность. Анэмбриония. Неправильная форма плодного яйца.
2018-10-13_09-41-53_679434+.avi |
|
Клип. Замершая беременность. Срок по mensis 8 недель; по среднему диаметру плодного яйца 6-7 недель.
2019-09-09_15-57-37_689868+.avi |
|
Клип. Замершая беременность 7-8 нед.
2020-07-07_09-43-29_189097+.avi |
|
Клип. Замершая беременность. Гетерогенная полость амниона.
2017-06-16_10-30-42_187714.avi |
|
Клип. Замершая беременность. Анэмбриония.
Анэмбриония++.avi |
|
Клип. Замершая беременность. Анэмбриония.
Анэмбриония+1.avi |
|
Клип. Замершая беременность. Анэмбриония.
2019-12-09_17-17-34_692376+.avi |
|
Клип. Замершая беременность сроком по mensis 7-8 нед.
2022-08-31_14-09-06_293243+ |
|
Клип. Замершая беременность сроком по mensis 9-10 нед., по плодному яйцу 7-8 нед, по КТР эмбриона 6-7 нед.
2023-05-09_12-33-34_339098+ |
|
Клип. Беременность диамниотической дихориальной двойней. Аномалия матки - полное удвоение полости. См. клип далее.
2020-01-31_12-31-10_170519+.avi |
|
Клип. Беременность диамниотической дихориальной двойней. Та же пациентка через 12 дней. 2020-02-12_12-36-21_175212+.avi
|
|
Клип. Беременность диамниотической монохориальной двойней.
2022-07-31_13-19-37_306621+.avi |
|
Клип. Беременность диамниотической монохориальной двойней. 2020-07-03_13-15-49_697114+.avi
|
|
Клип. Беременность монохориальной, диамниотической двойней. 2021-03-12_12-07-28_218657+.avi
|
|
Клип. Беременность диамниотической дихориальной двойней. Саморедукция одного эмбриона. Хорионит. 2017-06-21_16-40-39_658288.avi
|
|
Клип. Беременность диамниотической дихориальной двойней. Саморедукция одного эмбриона. 2017-05-04_14-36-33_185334.avi
|
|
Клип. Беременность диамниотической дихориальной двойней. Саморедукция обоих эмбрионов. двойня+.avi
|
|
Клип. Беременность малого срока триамниотической трихориальной тройней. См. клип далее. 2020-06-08_12-45-42_183487+.avi
|
|
Клип. Та же пациентка через 12 дней. Беременность малого срока триамниотической трихориальной тройней. Кисты желтого тела, тека-лютеиновые кисты яичников. 2020-06-20_10-42-26_184340+.avi
|
|
Клип. Беременность триамниотической дихориальной тройней. Саморедукция двух эмбрионов. дихориальная букет+.avi
|
|
Клип. Аномалия развития матки - удвоение полости. Дихориальная диамниотическая двойня, замершая.
2019-05-21_12-19-14_141595_.... |
|
Клип. Монохориальная диамниотическая беременность 18-19 нед саморедукция одного эмбриона. 2020-04-10_13-50-31_179355+.avi
|
|
Клип. Беременность тройней. тройня+.avi
|
|
Клип. Беременность четверней. четверня_20080517-094422+.avi
|
|
Клип. Монохориальная диамниотическая двойня. ВПР эмбрионов - скелетная дисплазия плодов (укорочение трубчатых костей). 2019-12-09_13-32-01_164110+.avi
|
|
Клип. Маловодие. Маловодие.+.avi
|
|
Клип. Замершая беременность малого срока. Маловодие. 2020-06-17_11-27-09_184118+.avi
|
|
Клип. Беременность 19-20 нед. Дородовое излитие околоплодных вод. 2020-05-26_13-53-20_180953+++.avi
|
|
Клип. Беременность 18-19 нед. Дородовое излитие околоплодных вод.
2022-09-06_12-59-11_309692+ |
|
Клип. Увеличение ТВП. Отек подкожно-жирового слоя туловища эмбриона. 2017-06-25_15-13-53_257504.avi
|
|
Клип. Увеличение ТВП. Отек подкожно-жирового слоя туловища эмбриона.
2018-09-24_20-59-06_120776_.... |
|
Клип. Беременность 11-12 нед. Увеличение ТВП (5 мм). 2019-12-28_10-32-45+++.avi
|
|
Клип. ВПР - акрания. 2016-04-14_12-28-33_181786.акрания+.avi
|
|
Клип. Беременность 10-11 нед. ВПР плода - менингомиелоцеле. 2020-01-09_12-15-40_693047+.avi
|
|
Клип. Эхо-маркер ХА - киста пуповины. Беременность 9 нед. 2023-05-27_08-41-24_339959+
|
|
Клип. Эхо-маркер ХА - киста пуповины. 2020-07-10_16-00-09_697279+.avi
|
|
Клип. Замершая беременность. Киста пуповины. Абсолютно короткая пуповина. 2020-05-23_09-40-53_696274+.avi
|
|
Клип. Эхо-маркер ХА – амниотический тяж. межамниотический тяж+.avi
|
|
Клип. Эхо-маркер ХА – амниотический тяж. 2021-05-13_12-14-46_227901+.avi
|
|
Клип. Внутриматочные синехии. Беременность 5 нед.
2023-06-21_08-43-18_342025+ |
|
Клип. ВПР - акрания. Эхо-маркеры ХА: Киста пуповины. Маловодие. 2017-04-27_15-16-25_184950.avi
|
|
Клип. ВПР – гастрошизис. Гастрошизис+.avi
|
|
Клип. Замершая беременность с признаками аутолиза эмбриона. ВПР – гастрошизис. Хорионит. 2017-04-04_16-21-27_614019.avi
|
|
Клип. ВПР – гастрошизис. 2021-11-10_13-12-24_283816+.avi
|
|
Клип. Множественные ВПР плода. Описание: Правая кисть плода неразвита (вероятно сочетание синдактилии,брахидактилии, брахиметакарпии), правая стопа плода неразвита пальцы не визуализируются). В передней брюшной стенке справа от места прикрепления пуповины обширный дефект передней брюшной (и вероятно грудной) стенки с эвентерацией органов брюшной полости (печень, желудок, кишечник), не исключается экстрофия сердца. Позвоночник фиксирован в состоянии гиперлордоза, гиперкифоза). Пуповина абсолютно короткая. Заключение: Плод фетометрически соответствует 15-16 нед. беременности. Множественные ВПР плода (в том числе аномалия развития стебля тела). 2020-05-15_09-30-59_180351+.avi
|
|
Клип. Беременность малого срока. Объемное образование яичника.
2018-10-05_18-16-17_121066_ |
|
|
4-5 неделя менструального срока (15-21 день после оплодотворения)
Самый ранний срок возможного ультразвукового обнаружения плодного яйца составляет 16-й день после оплодотворения. Обычно срок визуализации плодного яйца составляет 5-7 день задержки менструального цикла. Диаметр плодного яйца в это время составляет 2 мм. Через 2 дня плодное яйцо увеличивается в 2 раза. Фактически визуализация плодного яйца начинается с момента ультразвуковой дифференциации хориональной полости. При диаметре полости хориона 2-3 мм его необходимо дифференцировать с ложным плодным яйцом при эктопической беременности, а также с кистами желез эндометрия. Единственным дифференциальным признаком является возможность дифференцировать по периферии хориональной полости кольцевидный эхогенный контур хориона, граничащий непосредственно с децидуальной оболочкой. По периферии хориона при ЦДК возможна визуализация избыточных локусов кровотока по сравнению с сосудистым рисунком эндометрия в других частях полости матки, не предлежащих к плодному яйцу.
КТР: эмбрион не визуализируется
Средний диаметр плодного яйца: до 5 мм
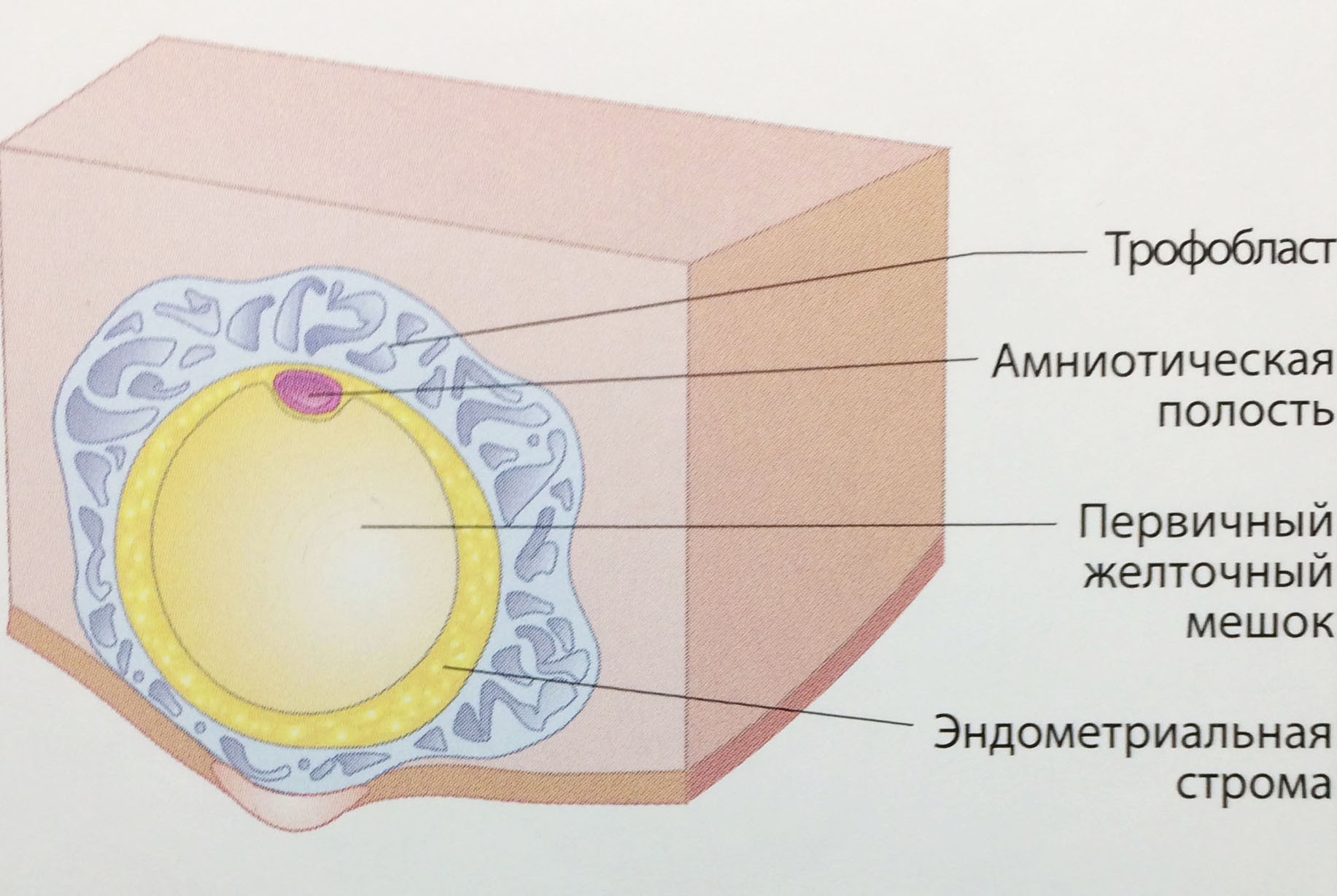 |
Рис. Менструальный возраст 5 недель. |
5-6 неделя менструального срока (22-28 день после оплодотворения)
В этом периоде беременности в хориональной полости начинает определяться желточный мешок, который начинает визуализироваться по достижении им диаметра 2 мм. Желточный мешок, как и хориональная полость быстро увеличивается в диаметре. По достижении размеров желточного мешка 3-3,5 мм на нем начинает визуализироваться эмбриональный бугорок, в виде гиперэхогенного сигнала 1,5-2 мм, расположенного по наружному контуру желточного мешка.
КТР: 1-4 мм
Средний диаметр плодного яйца: 5-13 мм
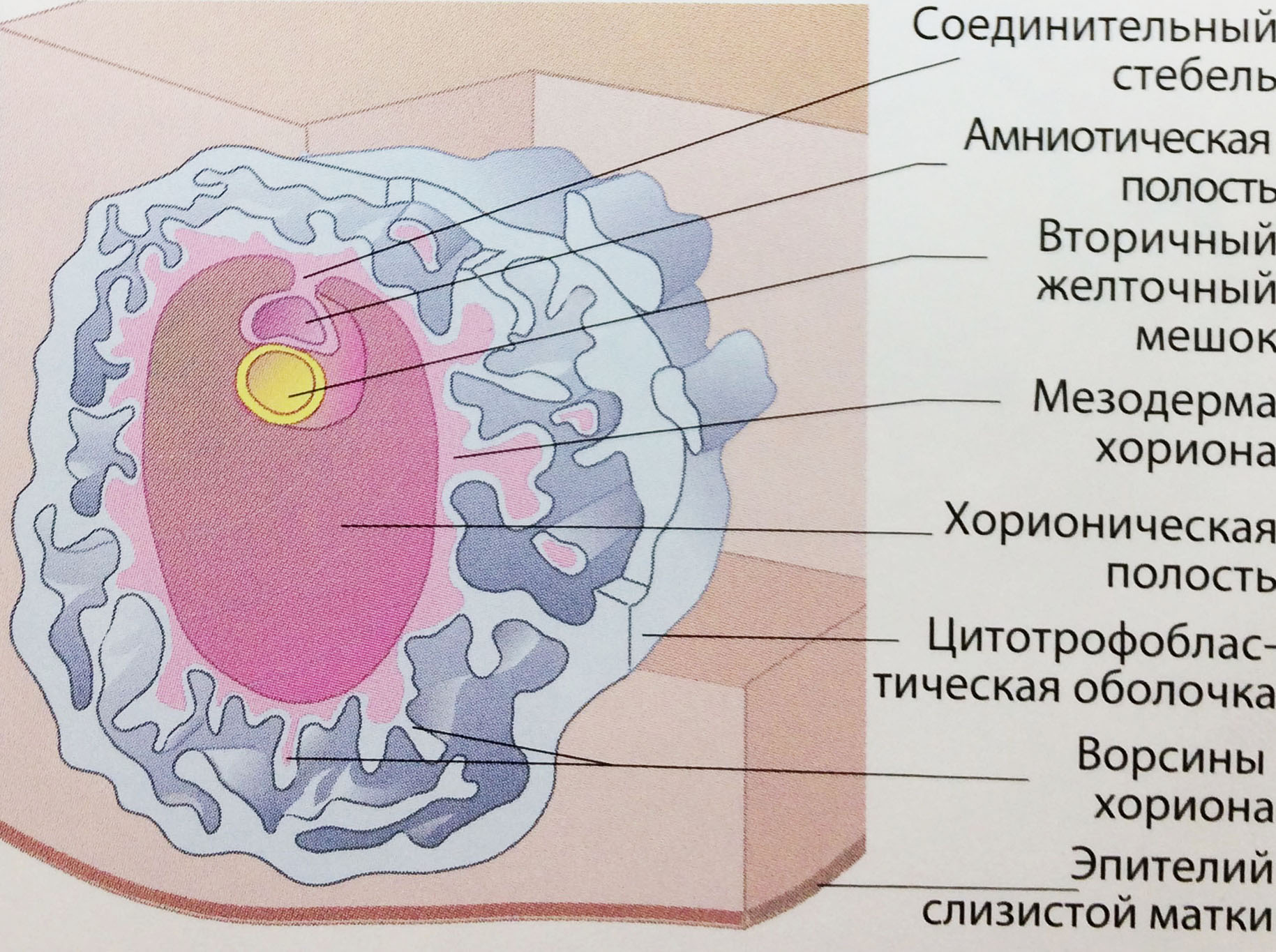 |
Рис. Менструальный возраст 5-6 недель. |
6-7 неделя менструального срока (29-35 день после оплодотворения)
В начале седьмой недели размер эмбриона составляет 4 мм и в нем отчетливо начинает визуализироваться сердцебиение. Желточный мешок в этом сроке имеет диаметр 4 мм. В этот период по мере развития желточного протока эмбрион начинает отдалятся от желточного мешка. Желточный мешок начинает оттесняться в экстраамниотический целом соединяясь с сосудистой системой эмбриона желточным протоком. В конце 7-й недели на боковых поверхностях туловища эмбриона при визуализации в венечной проекции могут определяться зачатки конечностей.
КТР: 4-8 мм
Средний диаметр плодного яйца: 13-21 мм
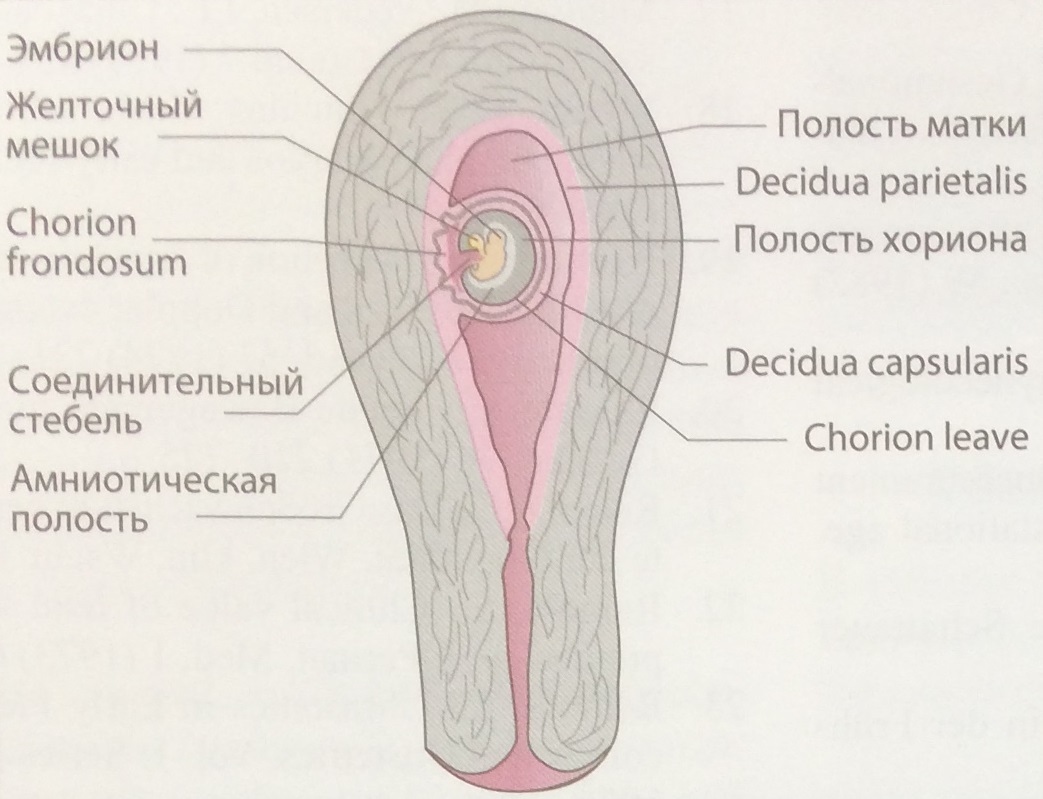 |
Рис. Развитие эмбриона, оболочек, хориона в 6-7 недель менструального срока. |
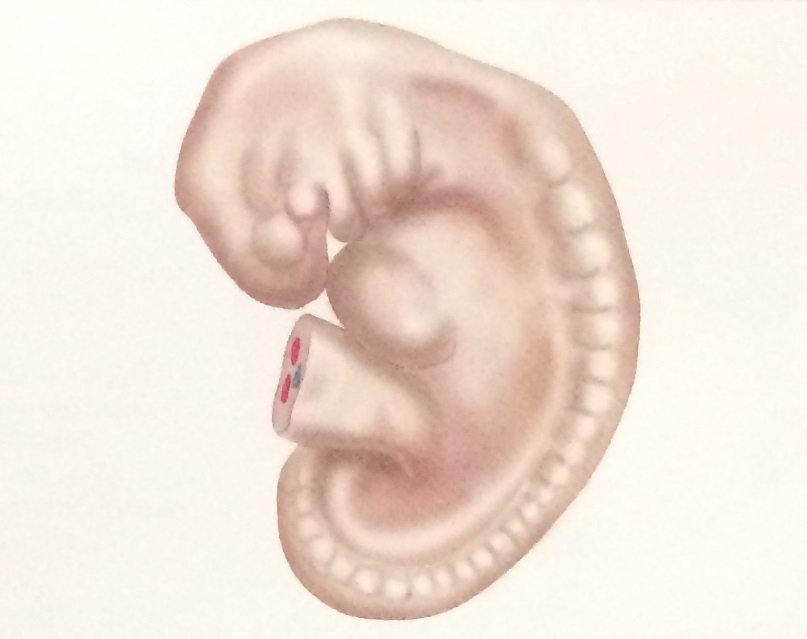 |
Рис. Менструальный возраст 7 недель. |
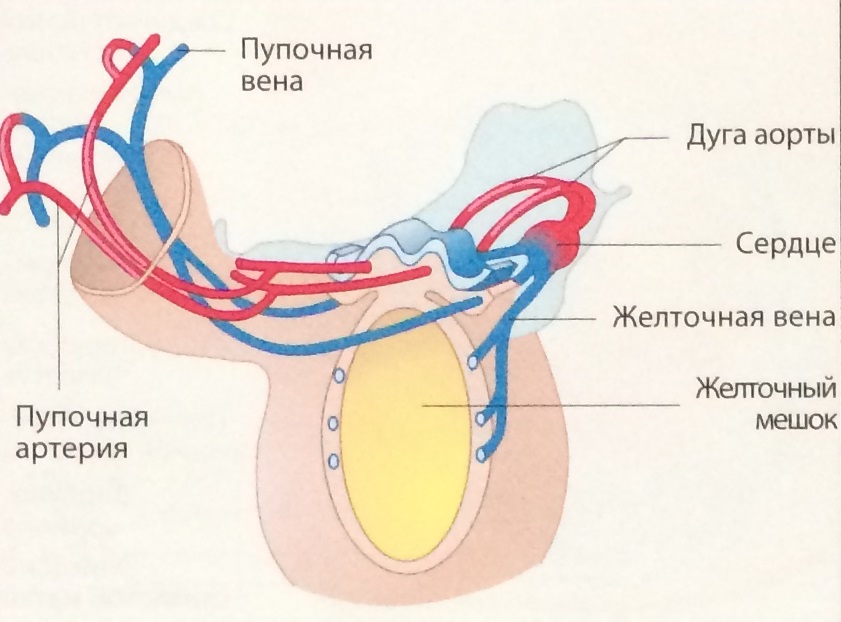 |
Рис. Направление желточной и пупочной вен. |
7-8 неделя менструального срока (36-42 день после оплодотворения)
С 36 дня эмбрионального развития обнаруживаются движения тела эмбриона, характеризующие функцию ЦНС эмбриона. К концу 8-й недели головной мозг составляет около 50% от общей длины эмбриона. В этом периоде продолжается развитие зачатков конечностей, которые уже достаточно хорошо эхографически визуализируются. На этой стадии четко визуализируется амниотическая мембрана, которая визуализируется как овальной формы оболочка вокруг эмбриона, разграничивающая полости амниона и хориона. Желточный канатик и желточный мешок располагаются в экстраамниотическом целоме.
КТР: 8-14 мм
Средний диаметр плодного яйца: 21-29 мм
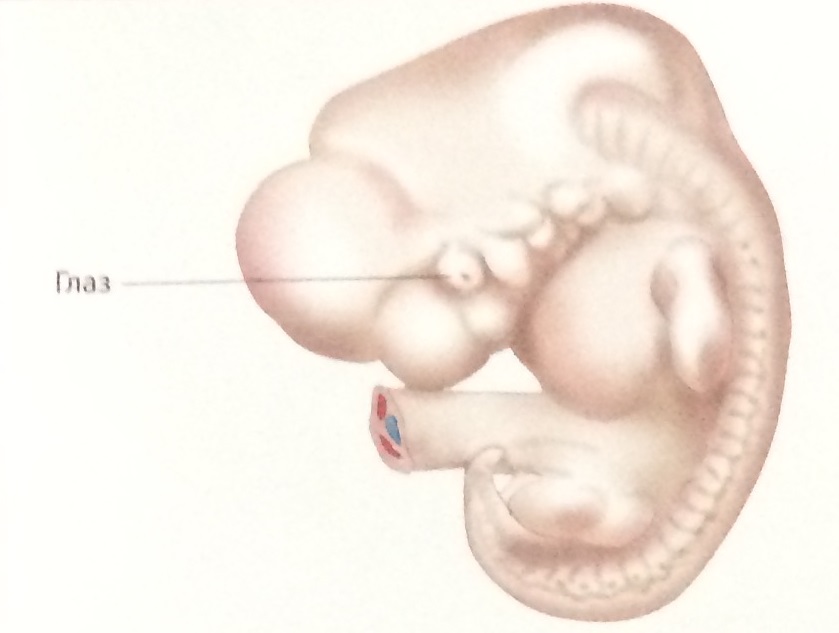 |
Рис. Менструальный возраст 8 недель. |
8-9 неделя менструального срока (43-49 день после оплодотворения)
В этой стадии отмечается изменением формы туловища эмбриона, характеризующаяся продольным ростом и дифференцировкой конечностей. Дифференцировка верхних конечностей опережает нижние на несколько дней. Появляется возможность отличить в верхних конечностях плечо, предплечье, кисть, а в нижних – бедро, голень и стопу.
При сканировании в месте прикрепления пуповины к передней брюшной стенке эмбриона начинает визуализироваться физиологическая пупочная грыжа.
В это время сердце эмбриона завершает структурное развитие. Кардиогенез сопровождается устойчивым повышением частоты сердечных сокращений эмбриона, достигая максимальной частоты, превышающей ЧСС матери более чем в 2 раза.
КТР: 14-22 мм
Средний диаметр плодного яйца: 29-36 мм
9-10 неделя менструального срока (50-56 день после оплодотворения)
Конечности эмбриона – определяются фаланги больших пальцев кисти. Четко различаются верхняя и нижняя челюсти с формированием основы лицевого скелета эмбриона. Визуализируются два полушария мозга, разделенные серпом мозга. В месте прикрепления пуповины к передней брюшной стенки визуализируется физиологическая пупочная грыжа. Ранее имеющая овоидную форму амниотическая полость расширяется до структуры округлой формы с одновременной редукцией в размерах экстрацеломического целома.
КТР: 22-32 мм
Средний диаметр плодного яйца: 36-44 мм
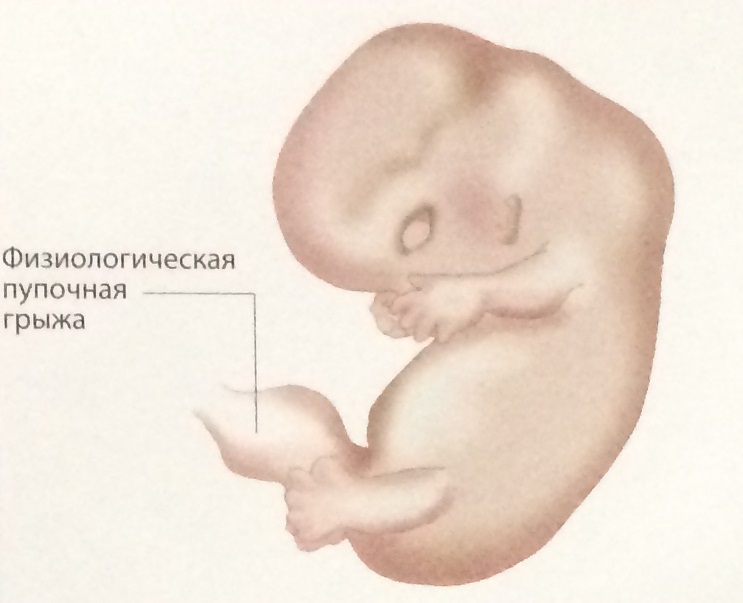 |
Рис. Менструальный возраст 9 недель. |
Во внутриутробном развитии различают два периода: 1. Зародышевый (эмбриональный) – от момента оплодотворения до 10-12 недель беременности. 2. Плодовый (фетальный) – с третьего месяца беременности до рождения ребенка. После завершения начальных стадий эмбрион окружен амниотической жидкостью и тремя оболочками: 1. Децидуальная 2. Ворсинчатый - хорион 3. Водной - амнион
Децидуальная оболочка:
Децидуальная оболочка - измененная слизистая оболочки матки, которая образуется во время беременности и отторгается с последом после рождения ребенка.
Различные области децидуальной оболочки называют по разному в зависимости от их расположения относительно места имплантации:
капсульная оболочка (decidua capsularis) - тонкий слой, покрывающий развивающийся эмбрион;
базальная оболочка (decidua bazalis) - зона эндометрия, расположенная между хорионом, содержащим эмбрион и базальным слоем эндометрия;
париетальная оболочка (decidua parietalis) - выстилает полость матки и не контактирует с эмбрионом
Исход: отторгается с последом, оставшаяся часть отходит вместе с лохиями
Поверхности: Материнская, образуется из слизистой оболочки матки, ворсинчатая и водная - плодовые.
В децидуальной оболочке выделяют три части:
-
Выстилающая полость матки (decidua parietalis)
-
Покрывающая плодное яйцо со стороны полости матки (decidua capsularis)
-
Расположенная между плодным яйцом и стенкой матки (decidua basalis)
На 4-5 месяце беременности плодное яйцо занимает уже всю полость матки, и decidua parietalisсливается с decidua capsularis. А decidua basalis значительно гипертрофируется и превращается в материнскую часть плаценты.
В этой части плаценты находятся многочисленные ворсины хориона, вокруг которых формируется межворсинчатое пространство.
Кровоток в матке осуществляется за счет 150-200 спиральных артерий, которые открываются в обширное межворсинчатое пространство.
Кровоток в межворсинчатом пространстве в конце беременности интенсивен и в среднем составляет 500-700 мл крои в минуту.
Водная оболочка - амнион
Представляет собой замкнутый мешок, в котором находиться плод. С ростом беременности амниотическая полость увеличивается, занимая весь плодный пузырь. Амнион вместе с гладким хорионом принимает активное участие в обмене околоплодных вод, а также в параплацентарном барьере.
Амниотическая полость:
Заполнена околоплодными водами. Это своеобразная внешняя среда обитания развивающегося плода.
В состав околоплодных вод входят:
-
Белки
-
Соли главным образом хлорид натрия
-
Микроэлементы
-
Мочевина
-
Молочные и другие кислоты
-
Ферменты
-
Вещества, способствующие сокращению матки (окситоцин)
-
Групповые антигены, действующие на свертываемость крови и соответствующие группе крови плода
Максимальный объем вод отмечается к 37-38 недели беременности и составляет 1000-1500 мл. К концу беременности несколько уменьшается до 800 мл.
Околоплодные воды обладают высокой скоростью обмена.
При доношенной беременности в течение одного часа, обменивается около 500 мл околоплодных вод.
Полный обмен совершается в среднем за 3 часа. В процессе обмена 1/3 амниотической жидкости проходит через плод, который заглатывает приблизительно 20 мл в час.
Плод не только поглощает околоплодные воды, но и сам является источником ее образования. В конце беременности плод образует около 600-800 мл мочи в сутки. Моча является важным компонентом околоплодных вод.
Во время беременности начинает функционировать новая железа внутренней секреции – Плацента.
Возникают интенсивные обменные процессы между материнским организмом, плацентой и плодом.
Имеет гомохориальный тип строения.
-
Материнская поверхность
-
Плодовая поверхность
-
15-20 долек – котиледонов
Соединение плода с плацентой осуществляется при помощи пуповины – пупочного канатика.
Один конец его прикрепляется к пупочной области плода, другой – к плаценте.
Внутри пупочного канатика проходят две артерии и одна вена, несущие кровь от плода к плаценте и обратно. По пуповинным артериям течет венозная кровь от плода к плаценте; по пуповинной вене притекает к плоду артериальная кровь, обогащённая кислородом в плаценте. Сосуды окружены особой полупрозрачной студенистой тканью Вартановым (по имени описавшего ее автора – Вартона) студнем. Снаружи пуповина покрыта тонкой оболочкой